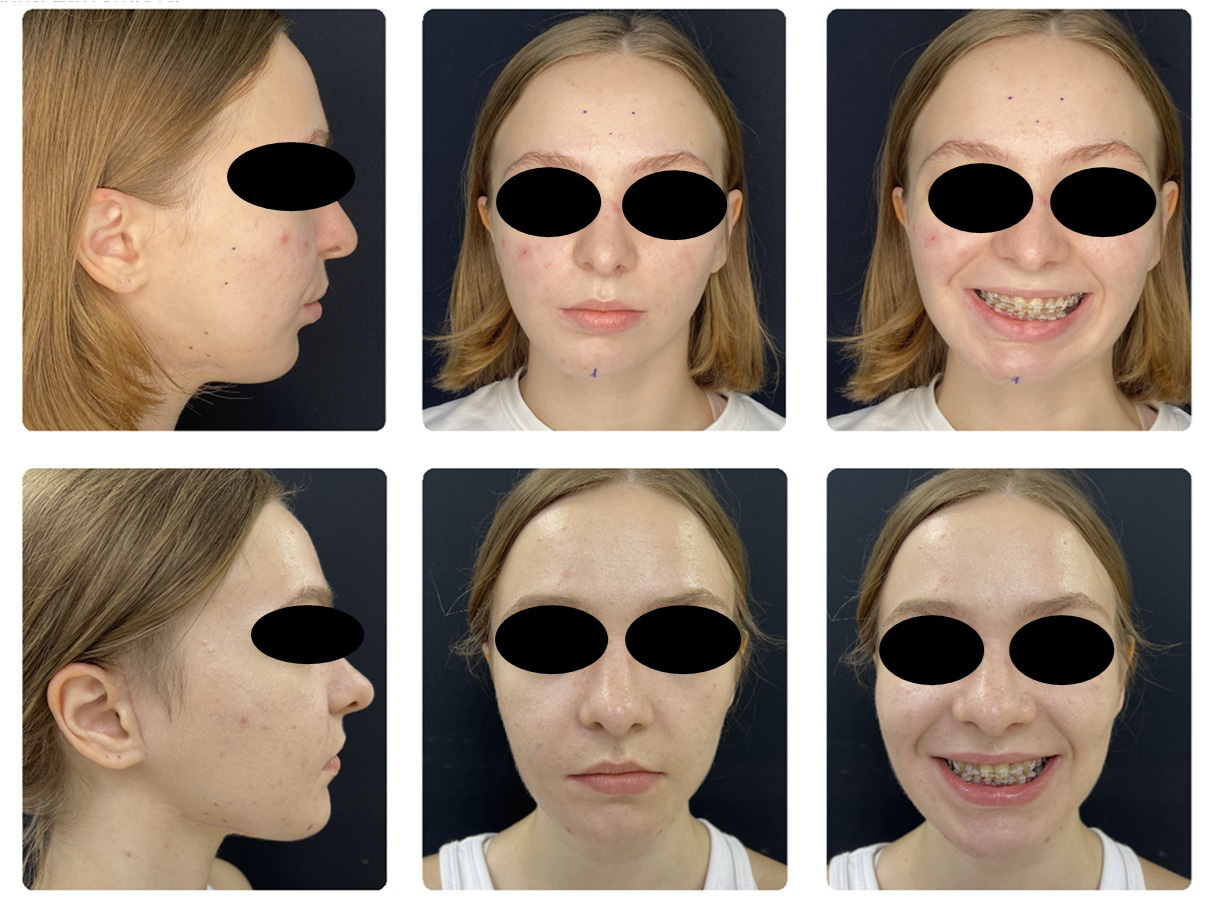
3D-моделирование в челюстно-лицевой хирургии
Подопечные благотворительного фонда «Звезда Милосердия» проходят реабилитацию в клинике «Арктика» и им запланировано лечение с использованием 3D-моделирования. Нам захотелось обсудить возможности этой программы с Зангиевой Ольгой Таймуразовной, врачом-ортодонтом, доктором медицинских наук, доцентом кафедры челюстно-лицевой хирургии и стоматологии Института усовершенствования врачей ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России, генеральным директором стоматологической клиники «Арктика».
– Ольга Таймуразовна, как Вы пришли к использованию 3D-моделирования в ортодонтии и челюстно-лицевой хирургии? Что или кто стал отправной точкой?
– Еще 15 лет назад мы лечили пациентов, используя в основном какие-то компромиссные варианты, не затрагивая хирургические методики. Во-первых, потому что на тот момент не было должного количества челюстно-лицевых хирургов, которые занимались бы такого рода вмешательствами. Во-вторых, они делали так называемую модельную хирургию, грубо говоря, вручную моделировали хирургические операции. И в-третьих, те результаты, которые показывали челюстно-лицевые хирурги, были не столь качественными, как нам хотелось бы видеть. Все это послужило тому, что я сама стала пытаться внедрять 3D-технологии.
В 2014 году я приобрела американскую программу Dolphin Imaging. Она входит в FDA (Food and Drug Administration, Управление по контролю за продуктами и лекарствами США) как медицинский инструмент, в котором возможно планирование как 2D, так и 3D-хирургии. Мы начали успешно применять программу, чтобы спрогнозировать и ортодонтическое, и финишное лечение с использованием челюстно-лицевой хирургии.
– Насколько активно используются цифровые технологии в Пироговском центре и какова их роль в совместной работе ортодонтов и челюстно-лицевых хирургов?
– На сегодняшний день использование эндопротезов одномоментно с проведением ортогнатической хирургии не представляется возможным без внедрения 3D, то есть без цифровых технологий. Ортогнатические операции, которые мы в Пироговском центре делаем в большом объеме, еще могут быть сделаны с использованием какой-то модельной хирургии, хотя сейчас мы это не применяем. Но ортогнатические операции в комбинации с постановкой эндопротеза височно-нижнечелюстного сустава настолько технически сложны, что даже с 3D-моделированием мы иногда получаем погрешности из-за самой сложности хирургического лечения.
– Какие виды челюстно-лицевых патологий в первую очередь выигрывают от применения 3D-моделирования?
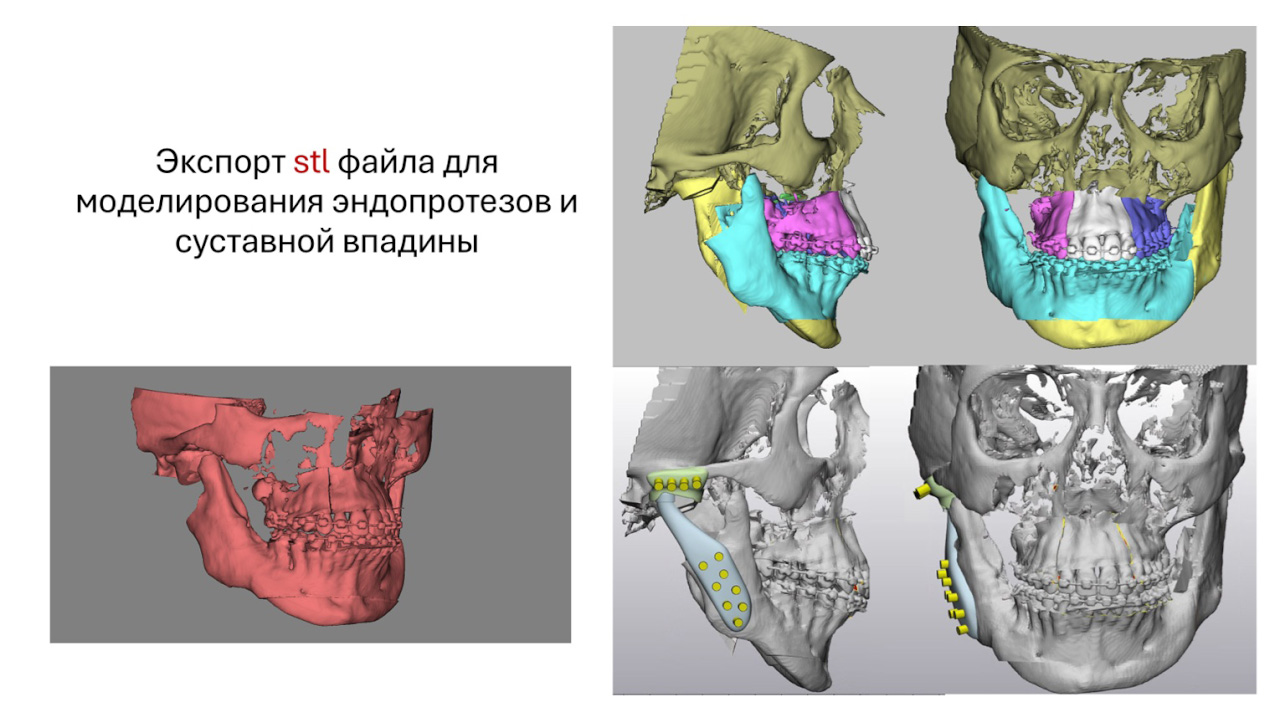
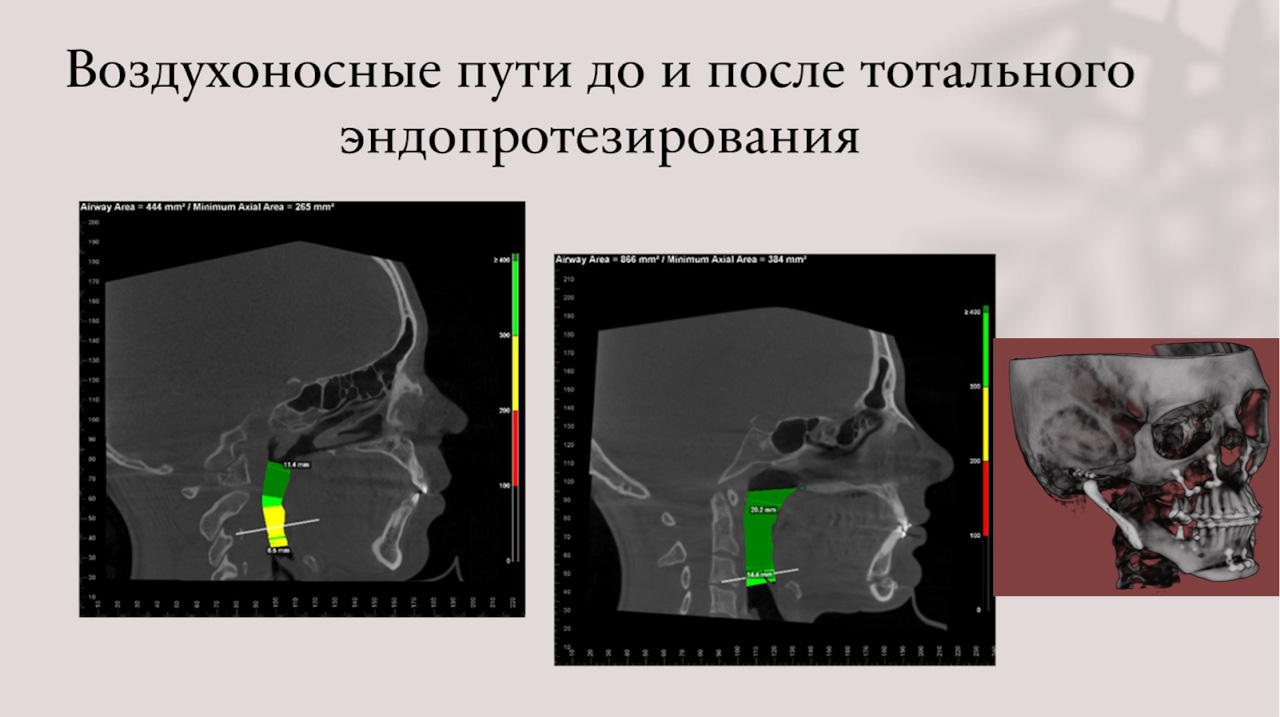
– Из тех операций, которые мы чаще проводим – это ортогнатические операции: перемещение челюстей с целью коррекции положения челюстных костей, коррекции прикуса одномоментно с эндопротезированием сочленения височно-нижнечелюстного сустава, тотальным эндопротезированием, когда изготавливается двухполюсный титановый эндопротез. Эти операции просто невозможны без предварительного 3D-моделирования.
Проведение изолированных ортогнатических операций в теории возможно без 3D-моделирования, но врач должен быть виртуозом и понимать, что он делает. В любом случае ему нужна визуализация – цифры, к которым он должен прийти. Однако точность и предсказуемость достигается лишь 3D-моделированием хирургических операций.
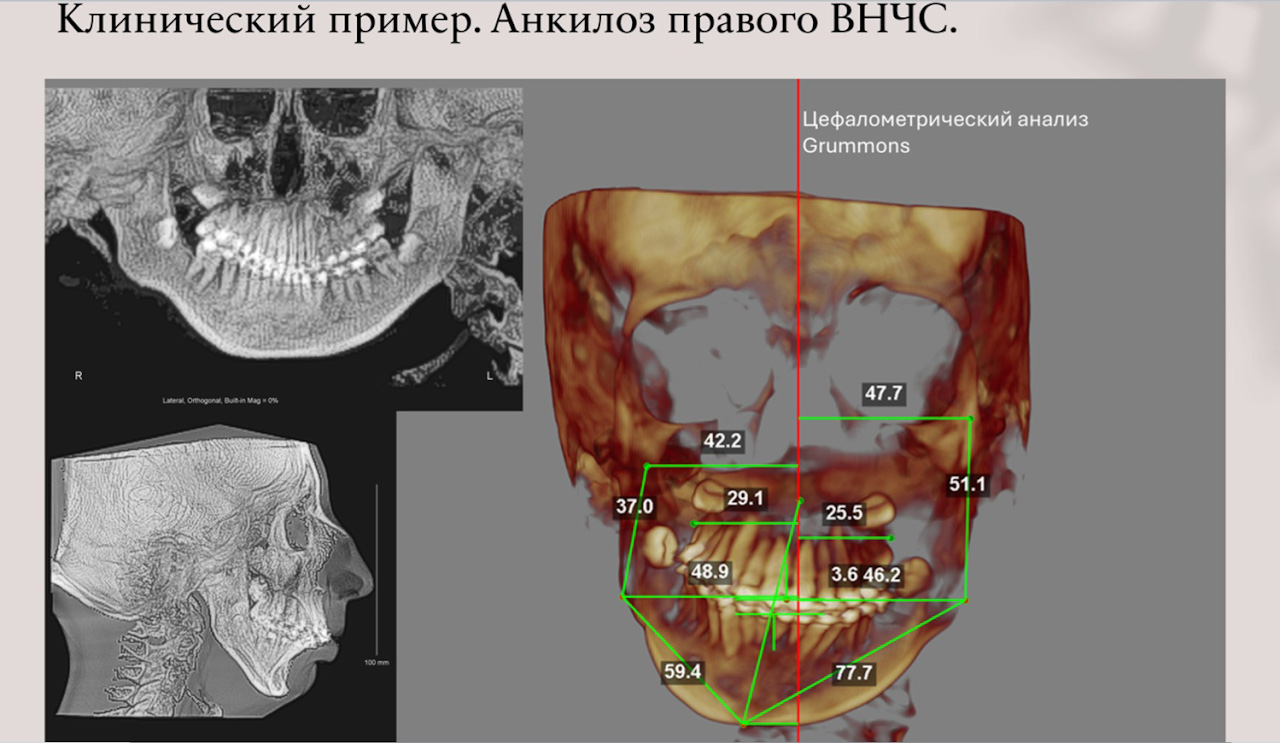
– Какие программные решения используются для 3D-моделирования?
– С 2014 года и по сей день мы используем программное обеспечение Dolphin Imaging. Сейчас существует аналогичная программа Nemotec, тоже с большим ресурсом. Однако они не сертифицированы на территории Российской Федерации. Для эндопротезирования также используются программы Mimix, 3Matic, которые тоже, к сожалению, ушли с нашего рынка. Только сейчас начинаются создаваться цифровые технологии отечественных авторов, но все они еще в процессе разработки и внедрения. Это все не так быстро, поэтому в любом случае без зарубежных программ мы обойтись не можем.
– Как проходит этап получения 3D-данных: какие виды визуализации или сканирования (КТ, фотоснимки, внутриротовое сканирование) вы используете? Какие стандарты качества обязательны?
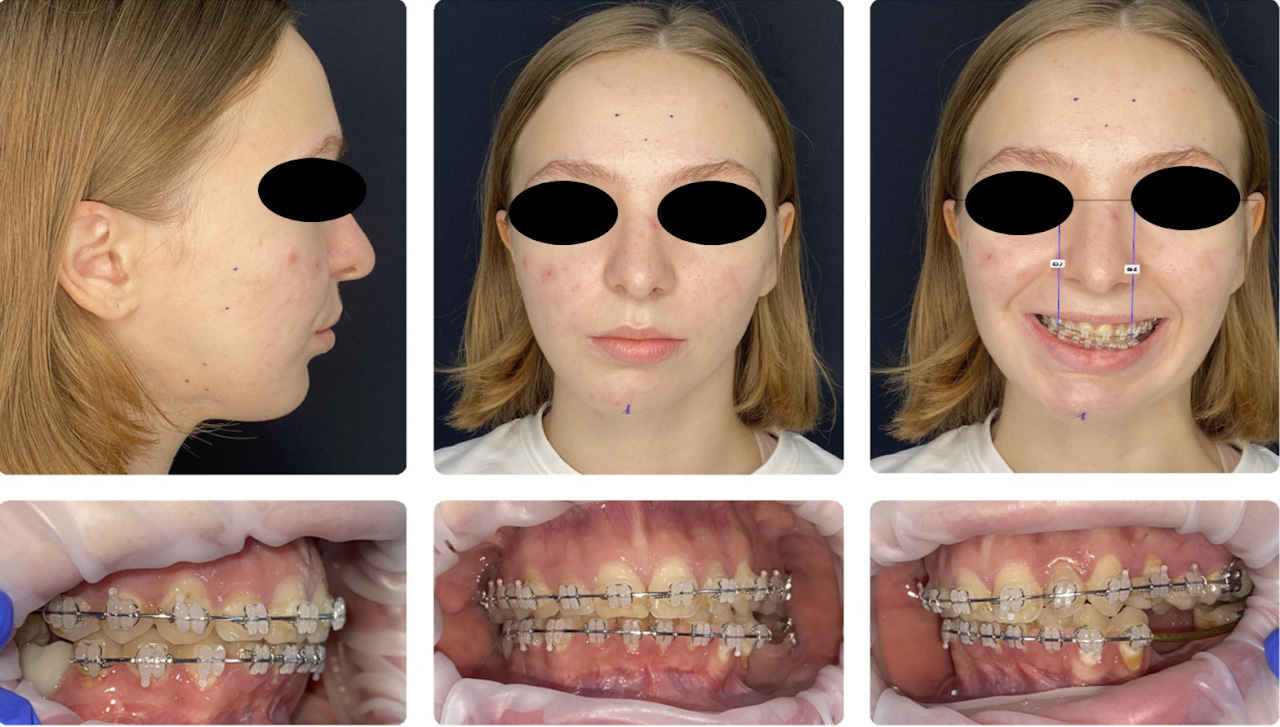
– Для того чтобы получить 3D-модель и полную визуализацию, нам необходимо получить данные от пациента. Это фотопротокол в разных позициях, в привычном положении головы пациента, так называемый natural head position, чтобы пациент специально не выпрямлялся, голову не поднимал и не опускал. Это очень важно в планировании хирургического лечения.
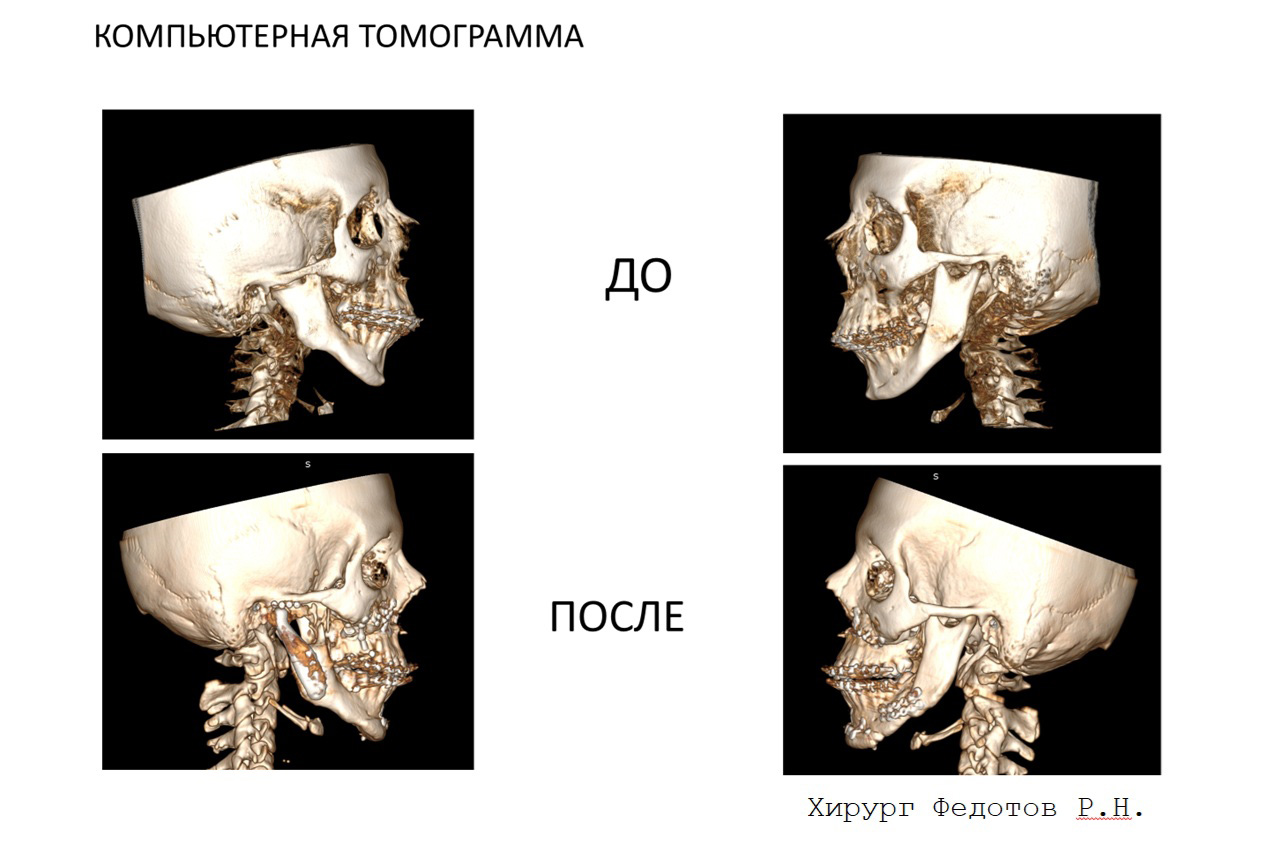
Также мы делаем компьютерную томограмму или МСКТ (мультиспиральную или мультисрезовую компьютерную томографию). Делаем сканирование зубных рядов внутриротовым сканером 3-Shape. Если пациент не может достаточно открыть рот, чтобы зашел прибор с камерой, мы плоскими слепочными ложками снимаем оттиски, заливаем модели и сканируем зуботехническими лазерными сканерами.
Это позволяет сопоставлять компьютерную томограмму с файлами сканов зубов, чтобы зубы были четко отображены, когда мы присоединяем их к компьютерной томограмме черепа. Этот момент очень важен, потому что в процессе моделирования операции мы собираем правильный прикус, и должны наблюдать контакты зубов верхней и нижней челюсти, что невозможно увидеть на чистой компьютерной томограмме, особенно когда у пациента установлены брекеты, они дают на компьютерной томограмме шум.
Также, если у докторов или лаборатории имеется возможность провести сканирование лица, то есть сделать 3D-фотографию, мы обязательно это делаем. И тоже присоединяем к компьютерной томограмме. Все должно садиться очень четко. Если же такого ресурса нет, мы можем также в 3D, то есть из компьютерной томограммы, извлечь отдельно скан лица. Будет отображаться контур кожи лица. Конечно, без разрисовки глаз, носа, губ. Но нам это очень важно, потому что тогда мы можем видеть изменения по мягким тканям в ходе перемещения челюстных костей.
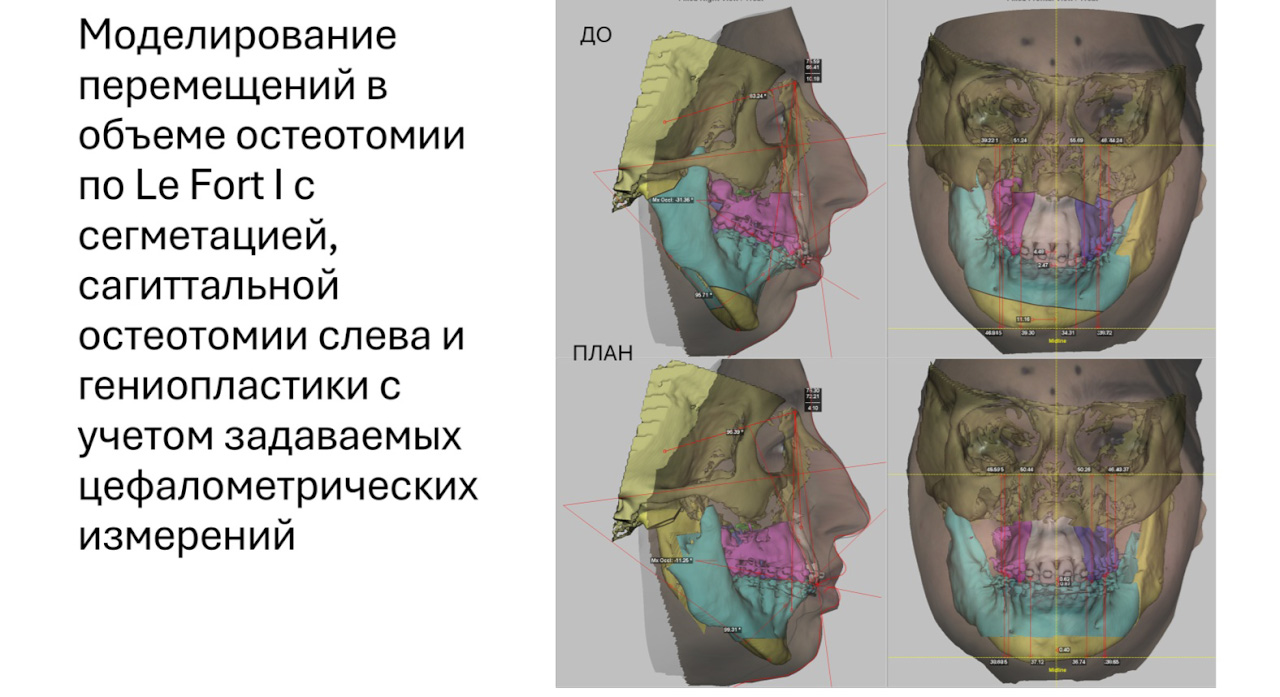
– Как вы используете 3D-модели в планировании ортодонтической подготовки перед хирургией?
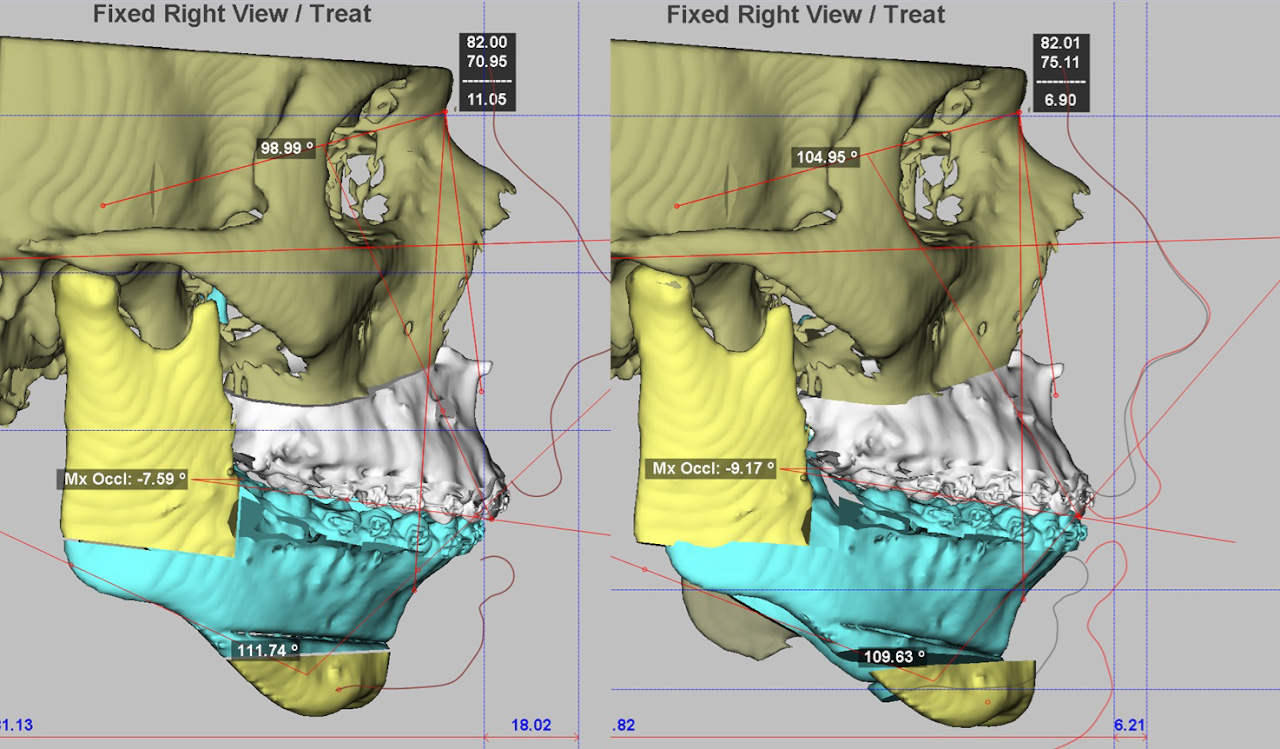
– При ортодонтической подготовке под хирургическое вмешательство мы акцентируем внимание на положение зубов и ширину челюстей, наклоны зубов, наклон верхних зубов фронтальной группы по отношению к базису верхней челюсти, нижней – по отношению к нижней. Мы стараемся их выставить в той четко заданной позиции, которую хотим видеть после хирургического вмешательства.
Поэтому антропометрический расчет моделей важен, и это комбинируется с визуализацией, 2D-планированием в программе. То есть в программе мы можем поменять наклон зубов и с сагиттальной боковой проекцией переместить кости, посмотреть, как у нас все сопоставляется. В любом случае это опыт врача и его видение ситуации, которую он хочет наблюдать после операции.
– В каких случаях моделирование включает не только анатомию, но и симуляцию функциональной нагрузки, движение челюстей и мягких тканей?
– Конечно, мы учитываем траектории движения височно-нижнечелюстного сустава и работу мышц, но перемещение данного положения для хирургического вмешательства очень относительно. Изначальное положение перед хирургическим вмешательством зависит от положения челюстей и ортодонтической и функциональной подготовки под хирургию. Поэтому это больше вопрос подготовки, а не внедрения в 3D-моделирование операции.
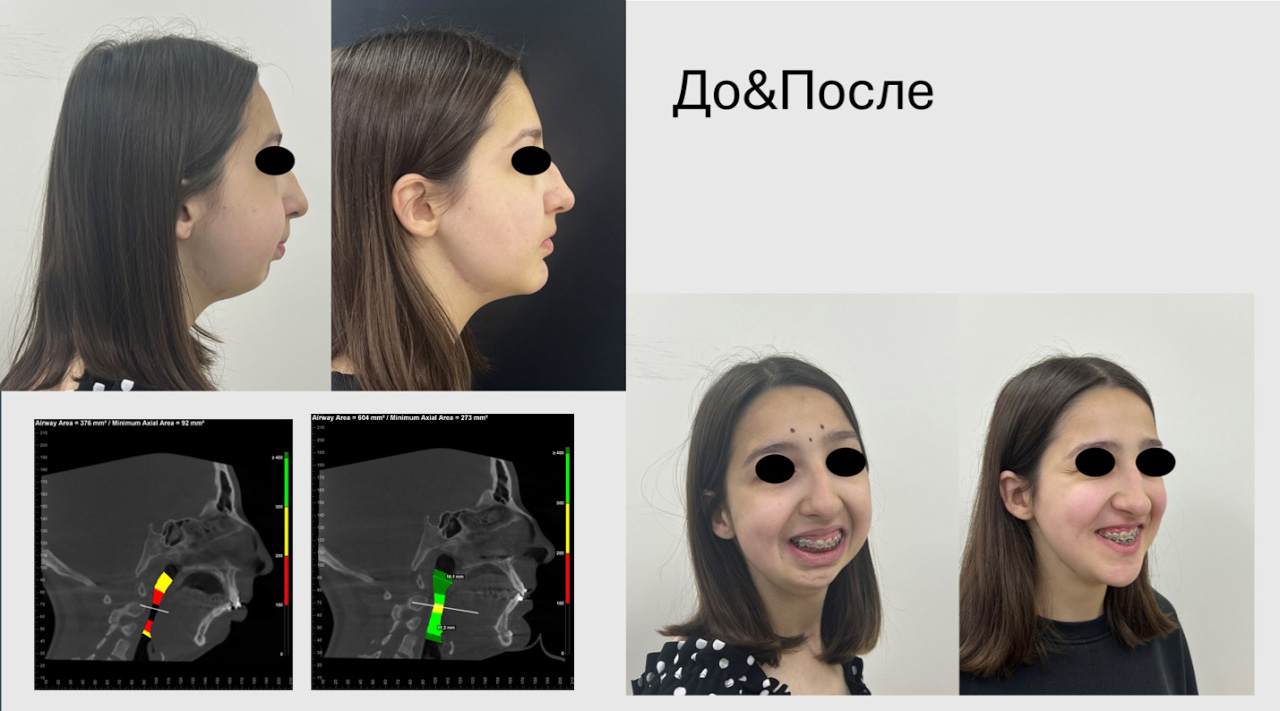
Однако, что нам позволяют просчитать наши 3D-программы, так это реальный просвет воздухоносных путей. И с учетом того, какова ширина если сужение и есть ли проблемы у пациента с дыханием, мы можем моделировать и прогнозировать лечение. Например, если у пациента имеется значительное сужение воздухоносных путей в верхнем или нижнем отделе, от этого будет зависеть величина перемещения челюстей вперед, либо их расширение для того, чтобы освободить и расширить воздухоносные пути, вернув функцию дыхания в полном объеме.
– Какова может быть роль 3D-моделирования в предоперационной фазе при расщелине губы и неба, синдроме Пьера Робена?
– При таких диагнозах мы, конечно, можем расширить наши возможности в 3D-моделировании. При расщелине мы можем изолированно проводить планирование перемещения боковых фрагментов верхней челюсти. Можем оптимально оценить положение нижней челюсти и оперативно стремиться к положению верхней челюсти.
У синдромальных пациентов бывает нетипичное строение черепа и, соответственно, нетипичные анатомические структуры. И если верхняя челюсть больше, чем нижняя либо наоборот, мы должны моделировать с учетом, например, воздухоносных путей. Это относится к синдрому Пьера Робена.
При синдроме Крузона, с недоразвитием верхней челюсти, может быть значительное сужение верхних дыхательных путей в проекции неба. Несмотря на визуально увеличенный размер нижней челюсти, мы должны прорабатывать данную операцию передвижения челюстных костей с целью увеличения просвета, то есть с выдвижением верхней челюсти, а не с уменьшением размера нижней челюсти.
– Какие трудности или риски связаны с 3D-моделированием, и как вы их преодолеваете?
– Конечно, 3D-моделирование сопряжено с различными трудностями. Во-первых, если пациенты готовятся не у нас к ортодонтическому лечению, положение зубов и сама ортодонтическая подготовка может оказаться некачественной. И она обязательно скажется на результате. Как бы мы не старались провести 3D-моделирование, как бы ни был хорош хирург, все равно данная подготовка может привести не к тому результату, который мы могли бы получить при правильной ортодонтической подготовке. Неправильная ортодонтическая подготовка может быть сопряжена с не совсем корректной ортопедической подготовкой.
Во-вторых, если лечение связано не только с перемещением челюстных костей, а с изготовлением, например, каких-то дополнительных конструкций и эндопротезов, определенная сложность может быть в переносе и сопоставлении данных того, что хотим получить, того, что мы сделали с дальнейшей работой в нескольких программах. И послеоперационная постановка имплантата, например, эндопротеза, может быть из-за этих погрешностей не совсем корректна, и это скажется на прикусе.
И в-третьих, что очень важно, и это описано в моей докторской диссертации, если пациент не может открыть рот, и его зубные ряды смыкаются неправильно, либо большая потеря зубов, то спрогнозировать 3D-моделирование очень сложно. Порой это может привести к повторной операции пациента.
Все эти нюансы должны учитываться перед проведением операции. Если мы хотим пациенту открыть рот, надо сразу учесть положение челюстных костей. Если хирург просто поставит эндопротезы или сделает артропластику с целью открывания рта, то потом, когда пациент попадает к стоматологу на протезирование, ортопед не сможет запротезировать, туда просто не вместятся зубы.
И надо понимать, что пациенту потребуется реоперация (повторная, дополнительная операция). А она может привести за собой повторное эндопротезирование височно-нижнечелюстного сустава. Ну, либо с дыхательными путями: рот не открыл, хирург поставил эндопротез, а хорошего дыхания нет. И получается, чтобы достичь удовлетворительного дальнейшего результата, нужна дополнительная операция. Все эти нюансы должны прогнозироваться заранее.
– В случаях врожденных пороков (например, расщелины губы и неба), как 3D-моделирование помогает родителям и пациентам понять этапы лечения, ожидания, возможные исходы? Есть ли у вас данные, показывающие, насколько применение 3D-моделирования улучшает результат?
– В моей докторской диссертации есть раздел, описывающий запланированные перемещения с полученными результатами. Мы получили довольно высокие данные: запланированное перемещение с фактически полученным, с определенной погрешностью, составляет 85% случаев. Это очень высокий результат. У зарубежных коллег он немного меньше. Я могу связывать это с качественной подготовкой и с правильным 3D-моделированием хирургических операций.
Какие-то фантастические цифры мы не берем. Если видим, что технически практически невозможно перемещение на сантиметр или возможен рецидив, а 8 миллиметров будет стабильнее, мы перемещаем на 8 миллиметров. Из-за этого мы получаем более предсказуемый стабильный результат. Мы учитываем не только то, что мы перемещали, а как это фактически может отразиться на пациенте. Ищем компромисс.
Если, например, берем пациента с двусторонней расщелиной губы и неба, и у него нет костной пластики между межчелюстной костью и боковым фрагментом, и мы хотим его сблизить хирургически и переместить, мы должны понимать, что там есть рубцовая ткань. И как бы мы не хотели приблизить этот боковой фрагмент поближе, технически это невозможно сделать, ведь может возникнуть некроз боковой группы, да и вообще можно потерять боковой фрагмент. Поэтому мы переносим боковой фрагмент на реальное расстояние, 4–5 миллиметров. Диастаз, то есть промежуток между челюстной костью и боковым фрагментом остается, но мы понимаем, что можем это место запротезировать, и не стремимся к какому-то идеалу, а делаем результаты предсказуемыми и стабильными.
Главное, нужна стабильность, анатомическая и функциональная. Если рецидив менее 10–20% в течение более двух лет, и мы имеем стабильную окклюзию, то можно сказать, что операция и лечение проходит успешно.
– Какие случаи пока считаются неподходящими для 3D-моделирования, или где моделирование не дает ожидаемого преимущества?
– Вопрос 3D-моделирования всегда актуален, и он будет развиваться, цифровые технологии будут развиваться. В любом случае они подходят во многих сферах нашей деятельности. Возможно, тяжело сразу прогнозировать 3D-модели при обширных опухолевых процессах челюстных костей. Поэтому здесь вопрос больше к онкологам и к реконструктивной хирургии.
Если идет большое удаление объемных тканей, то надо понимать, можем мы одномоментно что-то туда смоделировать либо нет. Зависит от вида опухоли, будет ли она требовать лучевой нагрузки и дальнейшей терапии. Все-таки металл, который мы используем, будет давать фон и мешать дальнейшему лечению.
В любом случае, мы можем первым этапом использовать какой-то микс с нашей аналоговой модельной хирургией. Но вторым этапом будет цифровая хирургия, без нее никуда. Даже при реконструкции все должно быть изготовлено с использованием 3D-технологии.
– Каковы основные технологические или финансовые барьеры при внедрении 3D-моделирования в клиническую практику в России?
– 3D-моделирование требует большой финансовой поддержки, потому что создавать такой продукт – это большие инвестиции. Создание аналогичной отечественной программы очень затратно, и вряд ли она на данный момент будет финансово отбиваться с точки зрения потребителя.
– Насколько важно обучение врачей-ортодонтов и хирургов цифровым навыкам моделирования? Есть ли дефицит квалификации, кадров?
– Да, надо сказать, что этот вопрос очень актуальный: 3D-моделирование операций требует командной работы. Врачи-ортодонты могут не понимать технических моментов проведения операции. А хирурги могут не понимать и не знать ортодонтических норм, таких как цифрометрические анализы, расчеты. Ортодонты не знают хирургических моментов, хирурги не знают ортодонтических. Поэтому кадры, которые разбираются и в хирургии, в ортодонтии крайне важны. Сейчас их очень мало, это требует обучения.
На нашей базе Пироговского центра мы проводим обучающие курсы. Я сама преподаватель данного курса по рабочим специализированным программам, по проведению 3D-моделирования хирургических операций. Этот курс направлен на обучение как ортодонтов, так и хирургов работе в программе и понимание как хирургических, так и ортодонтических аспектов.
– Какими вы видите следующие шаги в развитии цифровых протоколов?
– Перспективы 3D-направления, скорее всего, будут направлены на биотехнологии, комбинацию биологических структур с титановыми. Помните фильм «Робокоп»? Пока реализация такого проекта звучит нереально, но уже вполне различимо на горизонте.
– Насколько перспективно сочетание 3D-моделирования с 3D-печатью для изготовления индивидуальных имплантов, ортодонтических аппаратов?
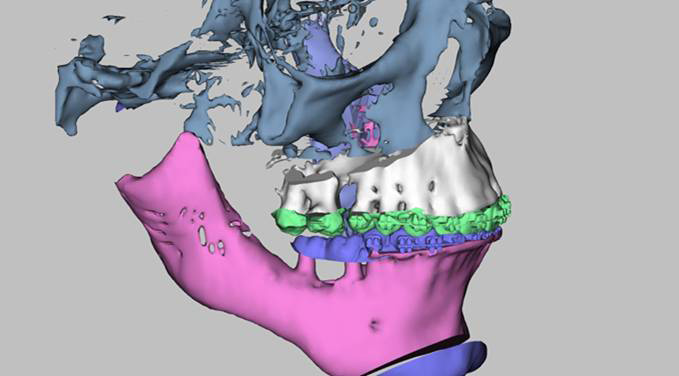
– Конечно, мы используем двухполюсные титановые эндопротезы, это только индивидуальная 3D-печать. Происходит печать протеза мыщелкового отростка нижней челюсти и протеза суставной ямки. В идеале это титан, протез ямки печатается из высокомолекулярного полиэтилена. Сложность заключается в том, что, конечно же, искусственный сустав не обладает той же биомеханикой движения, как настоящий сустав.
Но тем не менее, по всему миру и у нас ведутся разработки, как сделать этот индивидуальный протез с такой же максимально успешной функциональностью, как родной сустав. Важно определить высоту ямки, наклон ямки, потому что движение в искусственном суставе совершенно другое. Чтобы траектория открывания рта и функции жевания были восстановлены полноценно, необходимы дальнейшие разработки, эксперименты, внедрения. Но это та задача, которой занимается на сегодняшний день весь мир.
– Ольга Таймуразовна, огромное вам спасибо за столь интересную и познавательную беседу! С нетерпением ждем результатов лечения наших подопечных с помощью 3D-моделирования.